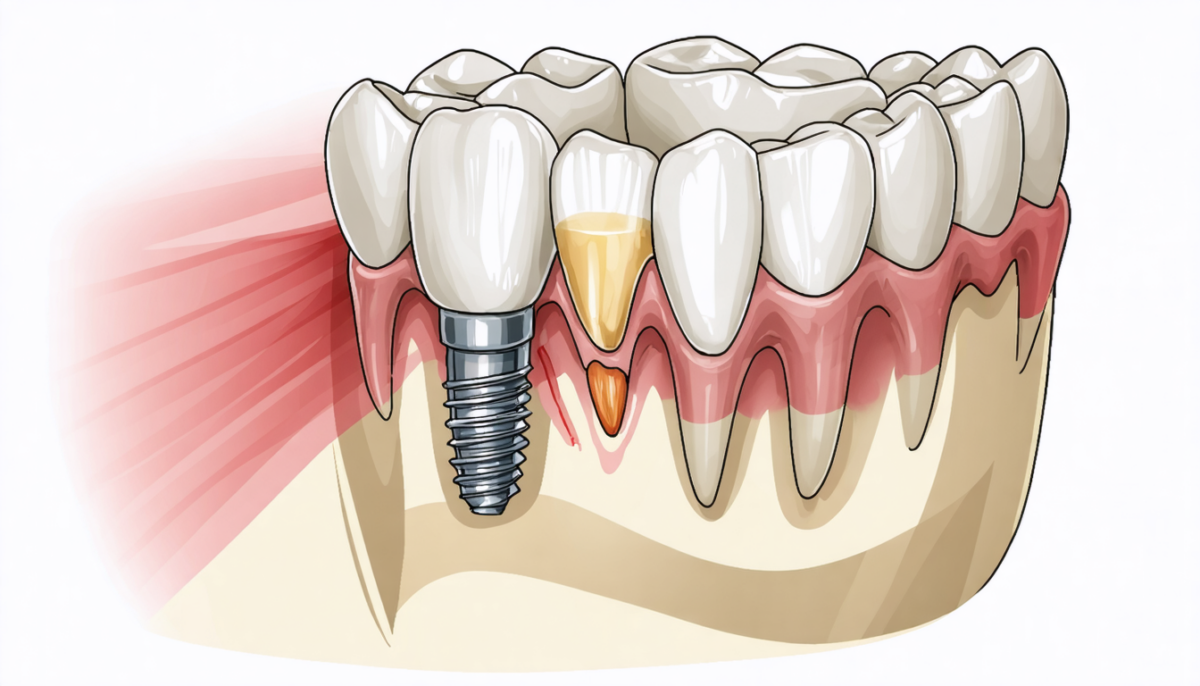
Le rejet d’implant dentaire peut survenir à différents moments après l’intervention, demandant une vigilance constante pour préserver la santé bucco-dentaire. Comprendre les délais d’apparition et identifier les signes essentiels à surveiller permettent d’intervenir à temps et d’optimiser les chances de réussite. Nous allons passer en revue :
- Les phases clés où le rejet est le plus fréquent.
- Les symptômes et signes cliniques d’alerte à ne pas négliger.
- Les causes principales responsables des complications implantaires.
- L’importance du suivi post-opératoire dans la prévention des échecs.
- Les solutions envisageables en cas de rejet d’implant dentaire.
Chaque point sera développé en détail pour vous armer de connaissances précises et rassurantes, indispensables à votre parcours implantologique.
A lire aussi : Intervalle entre deux rapports sexuels : décryptage de la période réfractaire
Sommaire
- 1 Délais d’apparition du rejet d’implant dentaire : quand surveiller les premiers signes ?
- 2 Signes essentiels du rejet d’implant dentaire à reconnaître rapidement
- 3 Causes majeures du rejet d’implant dentaire : anatomie, infection et comportements
- 4 Suivi post-opératoire : les clés incontournables pour éviter les complications implantaires
Délais d’apparition du rejet d’implant dentaire : quand surveiller les premiers signes ?
Le rejet d’implant dentaire n’est pas une fatalité, mais son délai d’apparition varie grandement. On peut identifier trois phases distinctes durant lesquelles ce risque est concentré, en lien avec les étapes naturelles de cicatrisation et d’intégration implantaires.
Phase précoce : de la pose à 3 mois, l’ostéointégration en jeu
Durant les trois premiers mois, l’os autour de l’implant doit s’intégrer pour assurer sa stabilité. Cette période est sensible car toute inflammation ou infection peut compromettre la réussite. Par exemple, dans près de 40 % des cas d’échec, la complication se manifeste avant le troisième mois.
A découvrir également : Opération de l’hydrocèle : récit d’expérience et astuces indispensables
Les signes cliniques à surveiller à ce stade comprennent une douleur persistante au-delà de 7 à 10 jours, un gonflement inhabituel ou une rougeur locale, ainsi qu’un écoulement pouvant indiquer une infection. La vigilance est d’autant plus nécessaire chez les patients fumeurs ou souffrant de mauvaises habitudes d’hygiène, car ils augmentent les risques d’inflammation implant dentaire. Par exemple, un fumeur régulier multiplie par plus de 2 le risque de rejet par rapport à un non-fumeur.
Phase intermédiaire : 3 à 12 mois, l’adaptation à la mastication
Après le premier trimestre, l’implant doit supporter les contraintes mécaniques liées à la mastication. Une charge prématurée ou mal répartie peut provoquer une mobilité anormale, signe alarmant de rejet implant. Cette phase, très sensible aux facteurs systémiques comme un diabète mal contrôlé, rassemble environ 30 % des cas d’échec.
Les signes cliniques typiques à ce moment sont des douleurs interrompues par moments, un gonflement chronique, une récession gingivale ou une mobilité de l’implant qui ne doit jamais être ignorée. Un patient diabétique non équilibré, par exemple, souffre d’un risque accru d’échec variant entre 150 et 200 % selon les études.
Phase tardive : au-delà de 12 mois, vigilance sur le long terme
À plus long terme, le rejet est plus rare mais réel, souvent lié à la péri-implantite, une infection insidieuse détruisant l’os de soutien. Dans cette phase, à laquelle appartiennent près de 30 % des rejets, une hygiène insuffisante, un bruxisme non traité ou une absence de suivi peuvent être à l’origine des complications implantaires.
Par exemple, chez un patient négligeant son entretien buccal, la péri-implantite peut évoluer lentement, provoquant un gonflement péri-implantaire discret associé à une douleur modérée et une mobilité progressive. Le maintien d’un suivi post-opératoire régulier est alors la clé pour détecter précocement ces anomalies.
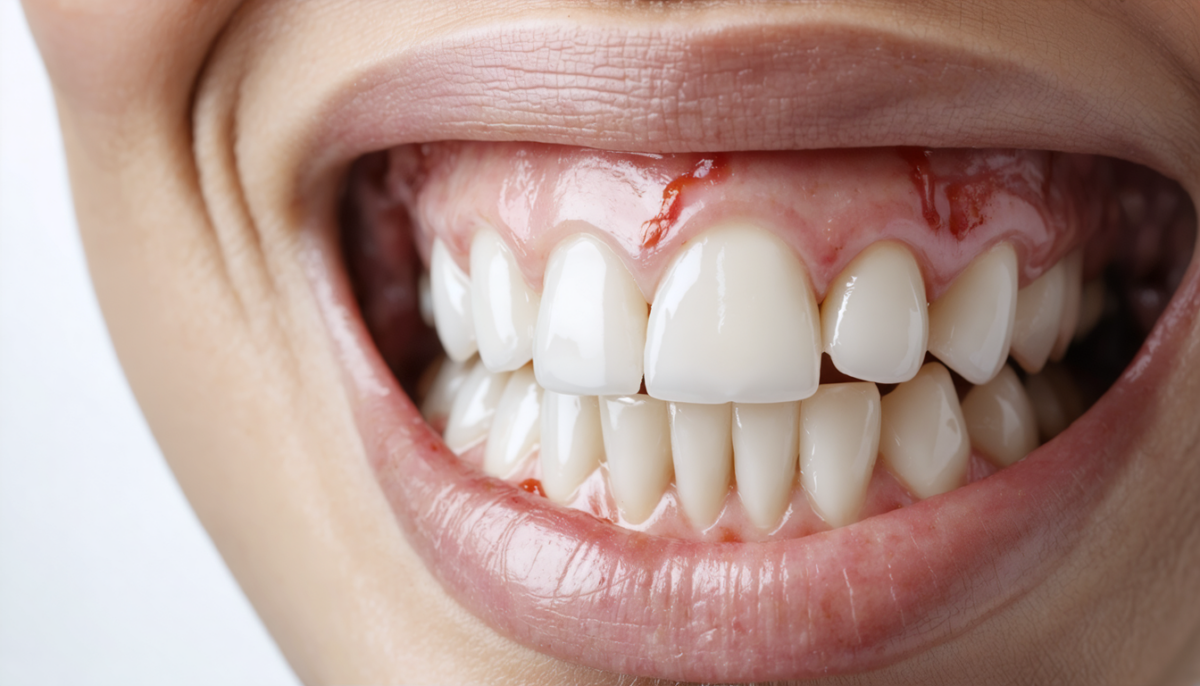
Signes essentiels du rejet d’implant dentaire à reconnaître rapidement
Reconnaître une complication implant dentaire à son stade initial est fondamental. La prévention de la progression de l’échec dépend beaucoup de la détection précoce des signes suivants :
- Douleur persistante : La douleur normale postopératoire décroît en général au bout d’une semaine. Si elle persiste ou revient après un moment de soulagement, elle nécessite une évaluation.
- Gonflement prolongé : Lorsque le gonflement ne diminue pas après 72 heures, il est souvent le reflet d’une inflammation active.
- Infection et écoulement purulent : Ces signes indiquent une infection implant dentaire qui peut rapidement fragiliser l’ostéointégration.
- Mobilité de l’implant : Une mobilité détectée même faible signifie que l’implant a perdu son ancrage dans l’os, ce qui est un signe d’échec.
- Changements au niveau de la gencive : Rougeur, récession, ou saignements répétitifs traduisent une inflammation chronique pouvant aboutir à la péri-implantite.
À titre d’exemple, une étude réalisée en 2025 a montré que près de 60 % des patients ayant présenté une mobilité implant à 6 mois n’ont pas consulté assez tôt, entrainant une perte définitive de l’implant. Cette illustration confirme l’importance d’un suivi et d’une écoute attentive des signes.
Facteurs aggravants à vigilance accrue
Certains éléments augmentent la susceptibilité à ressentir des signes inquiétants :
- Tabagisme : Multiplie par 2 à 3 le risque d’inflammation et infection implant dentaire.
- Hygiène buccale déficiente : Favorise l’accumulation bactérienne responsable de péri-implantite tardive.
- Diabète non équilibré : Affecte la cicatrisation osseuse et le contrôle de l’inflammation.
- Bruxisme sévère : Génère des contraintes mécaniques excessives nuisibles à l’implant.
Causes majeures du rejet d’implant dentaire : anatomie, infection et comportements
Il est essentiel de distinguer clairement les origines du rejet pour mieux le prévenir et le traiter. Les causes se répartissent en trois catégories principales :
Facteurs médicaux et biologiques
La qualité osseuse est un paramètre fondamental. Une faible densité osseuse complique les conditions d’ostéointégration. Par exemple, les patients atteints d’ostéoporose ou ayant reçu une radiothérapie locale présentent des difficultés importantes.
Les maladies systémiques comme le diabète impactent lourdement la cicatrisation en raison de l’altération vasculaire et de la gestion de l’inflammation. Ce type de facteur augmente notablement les risques d’échec implant dentaire.
Techniques chirurgicales et choix implantologiques
Le respect du protocole opératoire est capital. Une préparation insuffisante du site ou le choix d’un implant inadapté peuvent fragiliser l’ancrage. Une chirurgie mal réalisée engendre une inflammation implant dentaire incontrôlée, propice à l’installation d’une infection.
Par exemple, l’absence d’asepsie rigoureuse, une pose trop invasive ou le non-respect des temps d’ostéointégration exposent au rejet prématuré.
Facteurs comportementaux et hygiène
Le tabagisme est l’ennemi numéro un des implants dentaires. Il réduit la vascularisation locale, entravant la cicatrisation osseuse et favorisant l’inflammation chronique. Chez un patient fumeur, la probabilité de rejet peut atteindre 300 % comparée à un non-fumeur.
Par ailleurs, la négligence des règles d’hygiène favorise la formation de biofilms bactériens destructeurs autour de l’implant, menant à la péri-implantite. Une hygiène rigoureuse est donc indispensable.
| Facteur de risque | Impact sur le taux d’échec implant | Recommandations pour minimiser le risque |
|---|---|---|
| Tabac | +200 à +300 % | Arrêt minimum 2 semaines avant et 6 semaines après l’intervention |
| Diabète non contrôlé | +150 à +200 % | Suivi médical strict et équilibrage glycémique |
| Hygiène insuffisante | +100 à +150 % | Programme d’éducation buccale intensif |
| Qualité osseuse faible | +80 à +120 % | Greffes osseuses ou renforcements adaptés avant pose |
Suivi post-opératoire : les clés incontournables pour éviter les complications implantaires
Le suivi post-opératoire est un élément essentiel pour sécuriser la réussite de votre implant dentaire. Un accompagnement structuré permet de détecter rapidement les signes d’alerte et de limiter l’apparition d’inflammation ou d’infection.
Calendrier de suivi et contrôles recommandés
Un protocole de suivi typique comprend des visites à :
- 1 semaine : contrôle de la cicatrisation initiale, nettoyage doux, évaluation clinique.
- 1 mois : détection précoce d’éventuelles infections grâce à un examen complet et souvent une radiographie.
- 3 mois : vérification de l’ostéointégration via imagerie et tests de stabilité, un tournant clé.
- 6 mois : confirmation de la stabilité de l’implant et préparation à la pose de la couronne prothétique.
- Au-delà d’un an : surveillance régulière annuelle pour prévenir les rejets tardifs.
Le respect de ces étapes, associé à une hygiène bucco-dentaire rigoureuse, minimise largement les risques de complications implantaires.
Conseils pratiques au quotidien pour optimiser l’intégration
Nous recommandons d’adopter les bonnes habitudes suivantes :
- Eviter le tabac et l’alcool dans les semaines suivant l’intervention.
- Adopter une hygiène quotidienne soignée avec brossage doux autour de l’implant.
- Utiliser des bains de bouche antiseptiques prescrits par le spécialiste.
- Respecter les consignes alimentaires en évitant la mastication trop précoce ou excessive.
- Signaler immédiatement tout douleur anormale, gonflement ou signe d’infection à votre chirurgien-dentiste.
Un suivi régulier et la coopération active du patient sont les piliers du succès à long terme de l’implant dentaire, transformant cette intervention souvent perçue comme complexe en un succès durable.